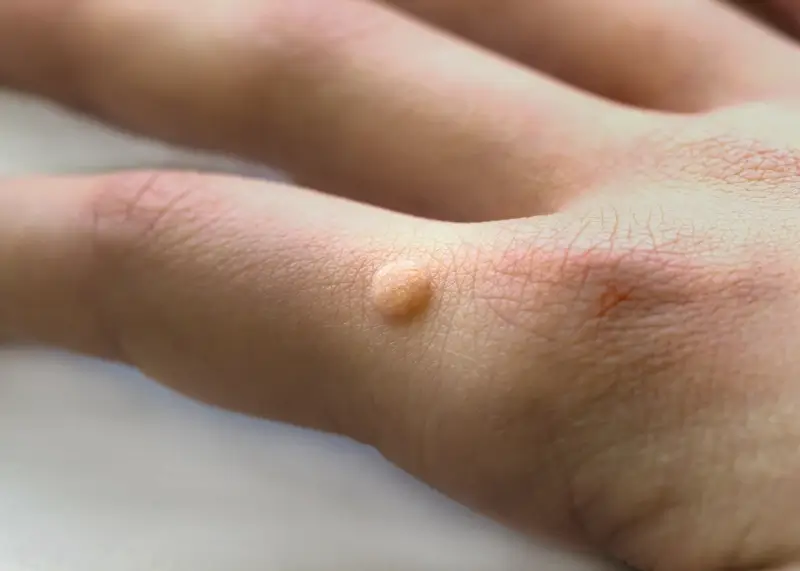
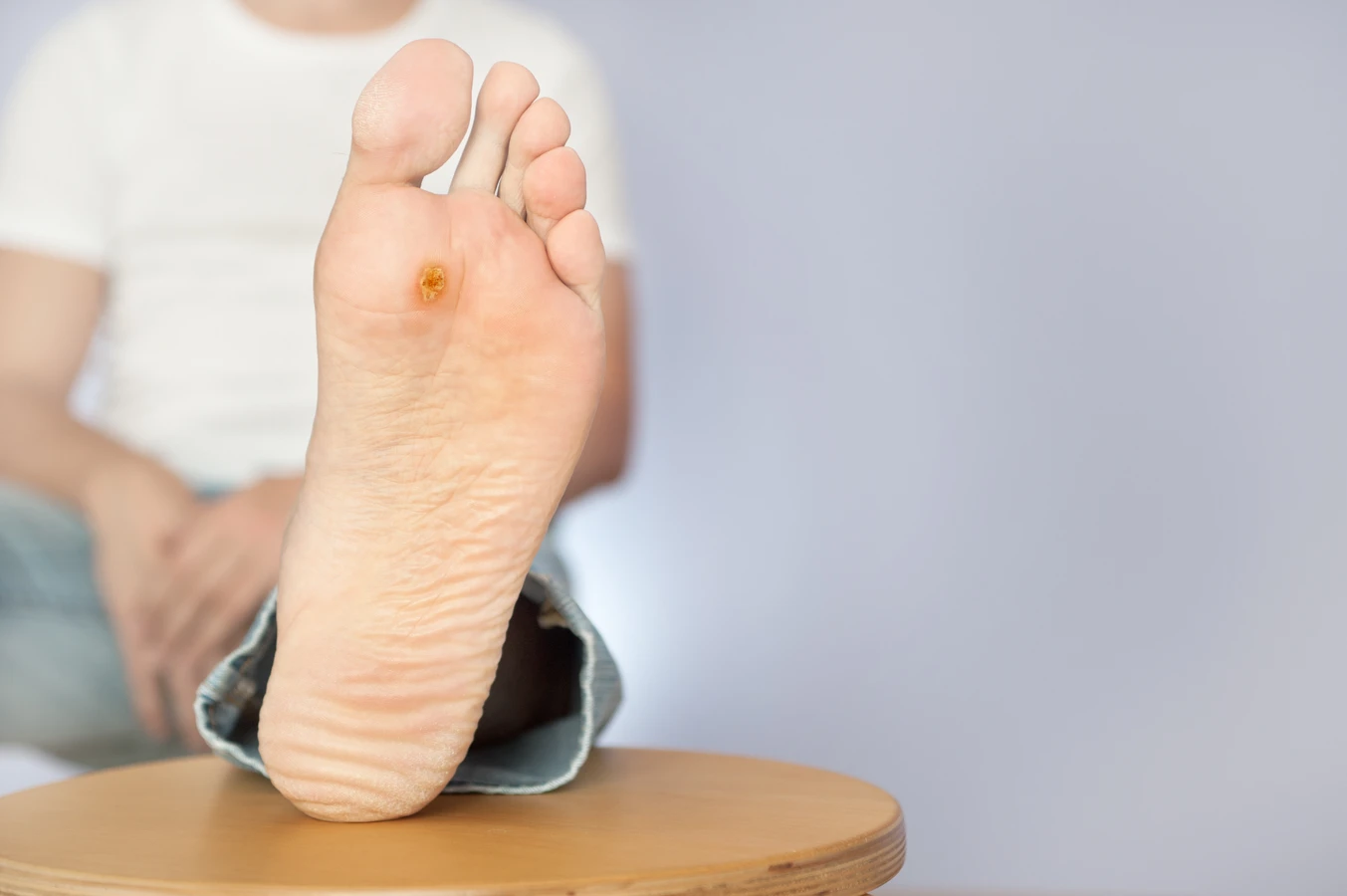
Kurzajki, znane również jako brodawki wirusowe, to powszechna dolegliwość skórna, która może dotknąć osoby w każdym wieku. Ich geneza tkwi w infekcji wirusowej, a konkretnie w zakażeniu wirusem brodawczaka ludzkiego (HPV – Human Papillomavirus). Ten wszechobecny wirus występuje w wielu odmianach, a niektóre z nich są odpowiedzialne za powstawanie różnego rodzaju brodawek na skórze i błonach śluzowych. Zrozumienie mechanizmu infekcji oraz czynników sprzyjających jej rozwojowi jest kluczowe w profilaktyce i skutecznym leczeniu tych nieestetycznych zmian.
Wirus HPV przenosi się przez bezpośredni kontakt skóra-do-skóry lub przez kontakt z zakażonymi powierzchniami. Okres inkubacji wirusa może być różny, od kilku tygodni do nawet kilku miesięcy, co oznacza, że osoba zakażona może nie być świadoma obecności wirusa przez długi czas. Sam wirus wnika do organizmu przez mikrouszkodzenia naskórka, takie jak drobne skaleczenia, zadrapania czy pęknięcia skóry. Po wniknięciu wirus namnaża się w komórkach naskórka, prowadząc do ich nieprawidłowego wzrostu i w konsekwencji do powstania charakterystycznej brodawki.
Ważne jest, aby podkreślić, że kurzajki nie są jedynie defektem estetycznym. Choć większość brodawek jest łagodna i samoistnie ustępuje, niektóre odmiany HPV mogą być powiązane z rozwojem poważniejszych schorzeń, w tym nowotworów. Dlatego też, mimo że wiele przypadków nie wymaga interwencji medycznej, w przypadku wątpliwości lub niepokojących zmian, zawsze warto skonsultować się z lekarzem dermatologiem. Wiedza na temat tego, skąd biorą się kurzajki, pozwala na podejmowanie świadomych działań zapobiegawczych i ochronę zdrowia.
Główne źródła zakażenia wirusem HPV powodującym kurzajki
Głównym źródłem zakażenia wirusem HPV odpowiedzialnym za powstawanie kurzajek jest bezpośredni kontakt z osobą zakażoną. Wirus ten łatwo przenosi się przez kontakt naskórka z naskórkiem, dlatego też miejsca publiczne o dużej wilgotności i podwyższonej temperaturze, takie jak baseny, sauny, szatnie, czy sale gimnastyczne, stanowią idealne środowisko do jego rozprzestrzeniania. W tych miejscach wirus może przetrwać na mokrych powierzchniach, takich jak podłogi, ręczniki czy nawet deski sedesowe.
Kolejnym ważnym czynnikiem sprzyjającym zakażeniu jest możliwość przenoszenia wirusa poprzez przedmioty codziennego użytku, które miały kontakt z zakażoną skórą. Mowa tu o ręcznikach, maszynkach do golenia, pilnikach do paznokci czy nawet obuwiu. Dzielenie się takimi przedmiotami z osobą zakażoną znacznie zwiększa ryzyko przeniesienia wirusa. Ponadto, osoby, które mają osłabiony układ odpornościowy, na przykład z powodu chorób przewlekłych, przyjmowania leków immunosupresyjnych lub infekcji wirusowych (jak HIV), są bardziej podatne na zakażenie HPV i trudniej im zwalczyć wirusa.
Sam fakt posiadania kurzajek na ciele stanowi źródło zakażenia dla innych osób, a także dla samego siebie. Drapanie lub dotykanie istniejących brodawek może prowadzić do przeniesienia wirusa na inne partie skóry, powodując powstawanie nowych zmian. Wirus HPV jest bardzo zaraźliwy, a jego obecność w środowisku jest powszechna, co sprawia, że uniknięcie kontaktu z nim jest niezwykle trudne. Dlatego też, świadomość potencjalnych dróg transmisji jest pierwszym krokiem do skutecznej profilaktyki.
Czynniki ryzyka sprzyjające rozwojowi kurzajek wirusowych
Istnieje szereg czynników, które mogą zwiększać podatność organizmu na zakażenie wirusem HPV i tym samym sprzyjać rozwojowi kurzajek. Jednym z kluczowych czynników jest osłabienie układu odpornościowego. Gdy nasz system obronny funkcjonuje prawidłowo, jest w stanie skutecznie zwalczać wirusy, zanim zdążą one spowodować widoczne zmiany skórne. Czynniki osłabiające odporność to między innymi stres, niedobór snu, nieodpowiednia dieta, choroby przewlekłe oraz przyjmowanie niektórych leków.
Uszkodzenia skóry, nawet te niewielkie, stanowią „furtkę” dla wirusa HPV. Drobne skaleczenia, otarcia, pęknięcia naskórka, szczególnie w miejscach narażonych na kontakt z wirusem (np. na basenie), ułatwiają jego wniknięcie do organizmu. Osoby, które często borykają się z problemami skórnymi, takimi jak egzema czy łuszczyca, również mogą być bardziej narażone, ponieważ ich skóra jest mniej odporna i częściej ulega mikrouszkodzeniom.
Wiek również odgrywa pewną rolę. Dzieci i młodzież, których układ odpornościowy wciąż się rozwija, są często bardziej podatne na infekcje HPV i częściej rozwijają kurzajki. Z drugiej strony, u osób starszych, które mogą mieć już pewną odporność nabytą w wyniku wcześniejszych infekcji, kurzajki mogą występować rzadziej. Dodatkowo, niektórzy ludzie mogą mieć genetyczną predyspozycję do łatwiejszego zakażania się wirusami HPV i rozwoju brodawek. Te czynniki, działając wspólnie, tworzą środowisko sprzyjające powstawaniu kurzajek.
Różne rodzaje kurzajek i ich powstawanie w zależności od lokalizacji
Wirus brodawczaka ludzkiego (HPV) występuje w wielu typach, a poszczególne szczepy wirusa preferują różne miejsca na ciele, co prowadzi do powstawania różnorodnych rodzajów kurzajek. Zrozumienie tych różnic pomaga w identyfikacji problemu i doborze odpowiedniej metody leczenia. Najczęściej spotykanym typem są brodawki zwykłe, które pojawiają się zazwyczaj na dłoniach i palcach. Mają one charakterystyczną, chropowatą powierzchnię i mogą być pojedyncze lub tworzyć grupy.
Brodawki podeszwowe to kolejny powszechny rodzaj kurzajek, które lokalizują się na podeszwach stóp. Ze względu na nacisk podczas chodzenia, często są one spłaszczone i mogą być bardzo bolesne. Ich usunięcie bywa trudniejsze ze względu na głębokie zakorzenienie w naskórku. Brodawki płaskie, choć mniej częste, zazwyczaj występują na twarzy, szyi, dłoniach i kolanach. Mają gładką powierzchnię i lekko wyniesiony kształt, często przybierając kolor skóry lub lekko różowy odcień.
Szczególne rodzaje kurzajek to brodawki płciowe (kłykciny kończyste), które są przenoszone drogą płciową i wymagają odrębnego podejścia diagnostycznego i terapeutycznego. Mogą one pojawiać się w okolicach narządów płciowych i odbytu. Istnieją również rzadsze odmiany, takie jak brodawki nitkowate, które charakteryzują się wydłużonym, cienkim kształtem i często pojawiają się na szyi lub powiekach. Każdy rodzaj kurzajki, choć wywołany przez podobny wirus, może mieć nieco inne wymagania dotyczące leczenia i profilaktyki, co podkreśla potrzebę indywidualnego podejścia.
Jak wirus HPV wywołuje niekontrolowany wzrost komórek naskórka
Mechanizm działania wirusa HPV polega na jego zdolności do manipulowania cyklem komórkowym zainfekowanych komórek naskórka. Po wniknięciu do komórki, wirus integruje swój materiał genetyczny z DNA komórki gospodarza. W normalnych warunkach, komórki skóry dzielą się w sposób kontrolowany, zastępując stare komórki nowymi. Wirus HPV zakłóca ten proces, wprowadzając swoje własne białka, które blokują mechanizmy kontrolne odpowiedzialne za regulację podziałów komórkowych.
W szczególności, wirus HPV produkuje białka E6 i E7, które odgrywają kluczową rolę w transformacji komórek. Białko E6 wiąże się z białkiem p53, które jest „strażnikiem genomu” i odpowiada za zatrzymywanie cyklu komórkowego w przypadku uszkodzenia DNA, a także za inicjowanie apoptozy, czyli programowanej śmierci komórki. Blokując działanie p53, wirus HPV uniemożliwia komórce reakcję na uszkodzenia i zapobiega jej obumieraniu.
Z kolei białko E7 zakłóca działanie białka Rb (retinoblastoma protein), które jest kolejnym ważnym regulatorem cyklu komórkowego. Rb normalnie hamuje podziały komórkowe, dopóki nie otrzyma odpowiedniego sygnału. Wirus HPV neutralizuje to hamowanie, prowadząc do niekontrolowanego proliferacji komórek. Skutkiem tego jest nadmierne namnażanie się komórek naskórka, które tworzą widoczną brodawkę. Chociaż większość tych zmian jest łagodna, pewne typy HPV mogą prowadzić do bardziej agresywnych zmian, a nawet nowotworów, ze względu na trwałe uszkodzenie mechanizmów kontroli podziałów komórkowych.
Profilaktyka i środki zapobiegawcze chroniące przed zakażeniem
Skuteczna profilaktyka przeciwko kurzajkom opiera się na kilku kluczowych zasadach, mających na celu minimalizację ryzyka kontaktu z wirusem HPV. Podstawowym zaleceniem jest unikanie bezpośredniego kontaktu z brodawkami u innych osób oraz nie dzielenie się przedmiotami osobistego użytku, takimi jak ręczniki, obuwie czy narzędzia do pielęgnacji stóp. W miejscach publicznych, gdzie ryzyko zakażenia jest podwyższone, warto stosować ochronę.
W szczególności, na basenach, w saunach i na siłowniach, zaleca się noszenie obuwia ochronnego, na przykład klapków, które zapobiegną bezpośredniemu kontaktowi stóp z potencjalnie zakażonymi powierzchniami. Dbając o higienę osobistą i utrzymując skórę w dobrej kondycji, zmniejszamy ryzyko jej uszkodzenia, przez które wirus może łatwiej wniknąć do organizmu. Regularne nawilżanie skóry, zwłaszcza dłoni i stóp, może pomóc w zapobieganiu pękaniom naskórka.
Ważne jest również wzmacnianie ogólnej odporności organizmu. Zdrowa, zbilansowana dieta bogata w witaminy i minerały, regularna aktywność fizyczna, odpowiednia ilość snu i unikanie przewlekłego stresu to czynniki, które wspierają prawidłowe funkcjonowanie układu immunologicznego i pomagają mu skuteczniej zwalczać infekcje wirusowe. Warto również pamiętać o szczepieniach przeciwko HPV, które są dostępne dla młodzieży i młodych dorosłych, i mogą chronić przed najbardziej niebezpiecznymi typami wirusa, odpowiedzialnymi zarówno za brodawki, jak i niektóre nowotwory.
Kiedy warto zasięgnąć porady medycznej w sprawie kurzajek
Chociaż wiele kurzajek jest niegroźnych i może ustąpić samoistnie, istnieją sytuacje, w których konsultacja z lekarzem dermatologiem jest absolutnie wskazana. Przede wszystkim, jeśli podejrzewasz u siebie obecność kurzajek, ale nie masz pewności co do ich charakteru, warto udać się do specjalisty. Lekarz będzie w stanie prawidłowo zdiagnozować zmianę i odróżnić ją od innych, potencjalnie groźniejszych schorzeń skórnych, takich jak kurzajki łojotokowe, brodawki łojotokowe czy nawet zmiany nowotworowe.
Szczególną ostrożność należy zachować w przypadku zmian pojawiających się na twarzy, w okolicach narządów płciowych lub odbytu. Brodawki w tych lokalizacjach mogą wymagać specjalistycznego leczenia, a niektóre z nich, jak kłykciny kończyste, są przenoszone drogą płciową i mogą mieć poważne konsekwencje zdrowotne. Ponadto, jeśli kurzajka jest bardzo bolesna, szybko rośnie, zmienia kolor, krwawi lub towarzyszą jej inne niepokojące objawy, należy niezwłocznie skontaktować się z lekarzem.
Osoby z osłabionym układem odpornościowym, na przykład pacjenci po przeszczepach narządów, osoby zakażone wirusem HIV lub poddawane chemioterapii, powinny być szczególnie czujne. U tych pacjentów kurzajki mogą być bardziej rozległe, trudniejsze do leczenia i wiązać się z wyższym ryzykiem powikłań. W przypadku braku poprawy po domowych metodach leczenia lub gdy kurzajki nawracają, również warto zasięgnąć profesjonalnej pomocy medycznej w celu ustalenia przyczyn i dobrania skuteczniejszej terapii.